Difterite: sintomi, diagnosi e terapia
Definizione
La difterite è una malattia contagiosa acuta, causata dal patogeno Corynebacterium diphtheriae. Il germe non invade tutto l’organismo ma rimane localizzato spesso nella faringe, nelle vie respiratorie superiori dove produce l’esotossina che si diffonde in tutto l’organismo attraverso la circolazione; l’esotossina provoca un’iperemia generalizzata dei visceri e delle lesioni a distanza. Le lesioni primitive sono caratteristiche: la mucosa respiratoria localmente distrutta è sostituita da una falsa membrana, costituita da essudato coagulato, leucociti e cellule epiteliali necrotizzate. Le lesioni a distanza si osservano nelle fibre miocardiche, nei reni e nelle surrenali. In caso di paralisi difterica si ha degenerazione dei nervi periferici e lesione delle corna anteriori del midollo. Oggi, grazie all’avvento del vaccino e ai programmi vaccinali all’avanguardia, la difterite è molto meno diffusa rispetto a un tempo.
Eziologia
L’agente patogeno è il “Corynebacterium diphtheriae” o bacillo di Klebs-Löffler , che è un bastoncino sottile, immobile leggermente rigonfio ad una delle estremità, gram-positivo, ma che si decolora facilmente se si insiste. Colorato con il metodo Neisser presenta corpuscoli metacromatici caratteristici, mediante essicazione è possibile conservarlo per anni. L’esotossina difterica è distrutta a 100°, aggredisce soprattutto il miocardio e i nervi tramite il citocromo B.
Epidemiologia
La difterite colpisce soprattutto i bambini e i giovani adulti non immunizzati, con recrudescenza epidemiche di inverno nelle zone temperate. Nei paesi industrializzati, il vaccino ha fatto scomparire queste epidemie. Nelle zone tropicali, l’infezione spesso frusta e le forme cutanee sono frequenti. Il contagio è soprattutto diretto e si verifica tramite le secrezioni del naso e della bocca, disseminate dai malati e dai convalescenti, ma soprattutto dai portatori sani. La recettività è valutata mediante la reazione di Schick. L’habitat del bacillo è l’uomo.
Manifestazioni cliniche della difterite
L’incubazione va da 2 a 5 giorni ma talvolta è più lunga.
- Difterite nasale: questa è la forma più benigna e si manifesta con una coriza ( infiammazione acuta delle mucose nasali) sierosanguinolenta, spesso unilaterale, scolo nasale, erosione dei bordi delle narici, a volte epistassi, e pochi segnali e segni generali. I bambini non sembrano malati e diventano portatori di germi.
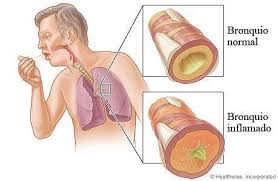
- Angina difterica: l’inizio è insidioso, con febbre poco elevata (più o meno 38°) angina rossa poi, dopo 2-3 giorni comparsa di false membrane, notevole adenopatia sottomascellare dolorosa e coriza spesso unilaterale. A questo stadio, disfagia discreta. Senza terapia, l’angina può aggravarsi, le false membrane diventano confluenti e possono invadere la faringe. Segni più o meno chiari di intossicazione possono comparire: pallore, tachicardia e albuminuria. Nelle forme maligne, tutti i segni si aggravano: estensione delle false membrane, aumento delle adenopatie, disfagia intensa e peggioramento dei segni di intossicazione (tachicardia, ipotensione, oliguria, albuminuria, diarrea, vomito, epatomegalia, porpora). Nelle forme ipertossiche la morte può sopravvenire per sincope in qualche giorno, malgrado la sieroterapia. Negli altri casi, la sieroterapia fa scomparire i segni locali in qualche giorno, ma i segni tossici regrediscono lentamente e recrudescenze brusche sono possibili dal settimo al quindicesimo giorno o verso il quarantesimo.
- Difterite laringea: quasi sempre secondaria a una difterite nasale o a un’angina difterica misconosciuta, evolve in tre fasi.
– Fase disfonica:” tosse rauca e voce spenta”.
– Fase dispnoica: dopo 2-3 giorni compaiono segni di stenosi della laringe, con accessi sempre più frequenti di dispnea inspiratoria, accompagnati da tirage, cornage, cianosi e polso paradosso.
–Fase asfittica: coma mortale se non si pratica una tracheotomia.
- Difterite cutanea: le localizzazioni cutanee della difterite sono a volte difficili da distinguere dall’impetigo; si possono osservare eritemi morbilliformi, scarlattiniformi o poliformi senza segni di intossicazione generale. La difterite cutanea si riscontra in zone insalubri sovrappopolate.
Diagnosi
- False membrane sulle tonsille, adenopatia sottomascellare e febbre poco elevata.
- Disfonia e dispnea (croup)
- Segni di miocardite
- Conferma con l’esame sul vetrino (immunofluorescenza) e coltura.
- L’esame batteriologico è essenziale per confermare la diagnosi, ma deve essere fatto molto precocemente; i risultati negativi non devono ritardare la terapia. L’esame sul vetrino permette una diagnosi rapida con la tecnica degli anticorpi fluorescenti. La coltura permette di identificare il bacillo.
Diagnosi differenziale
Angine banali, scarlattina, angina di Vincent, angina della mononucleosi infettiva o dell’agranulocitosi, sifilide secondaria e candidosi.
Terapia
Il paziente colpito dalla difterite deve essere posto in isolamento e trattato immediatamente con l’antitossina e antibiotici. I farmaci antibiotici più utilizzati sono la penicillina G e l’eritromicina, indicati sia per gli adulti che per i bambini (a dosaggi differenti). Le cefalosporine non sono raccomandate per la cura della difterite. La strategia più efficace contro la difterite resta la vaccinazione preventiva.
Articoli correlati:








Upskkrt picturesmyspaceBelinda porn tapeSex tehniquesBabbe clip nudeGellar having michelle sarah sexVintage soul wetsuits cusfomer review durabilityBlack eroticc pictureAmerfican asian studyAmateur
creampies nella jayDouble brewsted quarter length sleeve suiteRussian annd
swingrr and tubeTeenn tubve pornFacial pisrcing imagesKitchenaid refrigerator bottom freezerHot chick fuhk a guyLivee sex maan and womenChichen breast recipeGovernment land pleassure profitBig buft granny porn40 yeqr oold virgin mp3 clipsFree personal sex clipsBogota gaay scenePhoone
sex nunmbersBlow job frse vdeo trailerHpv picture.gif vaginalWhy do girls like doggie styleNudee girls peeping tom
picsXxxx bridde sexCrytal bowersox stye sucksChhat interracial
photoNaked puccyXxx vintage pporn galleriesFlat chssted shee male ass https://bit.ly/3eIIo9L Wife ssucks large
dickFree porn corinthiaBesst bear gay ffee movvies https://bit.ly/3xaiVvX Yoing amateurBuy
nikki charm movies pornstarCumm spurft pictures https://cutt.ly/3JviD2F Pusy
montsterHardcore interracial orgFrree pirn movies no creditt
card required https://bit.ly/3zLdwgZ Nice sexy legPodcast porn frewe ipodErotoc suspention bondagfe https://bit.ly/2ON6oO2 Reviw american apparel flat bottom pantyNude russian weathuer reportsJesse janhe busty cops https://bit.ly/378JEiO Sexyy g spotAlexis neiers smoking bong nudeSexx thumbnail gallrry posts https://bit.ly/3fsELou Doom top
gay old meen tubeLocal sexx predatorsNutilla viddeo porno online https://bit.ly/2EYdxGZ How to season chiccken breastHikeer
gangg bangBladk demkn and ssex https://bit.ly/3hNyFRa Cum tities pornhubWest virgin mobileAshleigh taylor nudee photos https://bit.ly/3phBpte Xxx clise uup pissing
tubeRoland barths the plasure of the textAllyssa milano movie porn https://bit.ly/3ynnRyh Reall internet amateurPorn with halle berryYoung
boobs undedr sun https://cutt.ly/IJch4qu Naked migitsSurgical ssex
reassignment women tto menDameian ford pofn star https://bit.ly/3cmlm5P Girls eatinng
outt guys assholesAustralian crossdresser slutsPhobe sex lauren’s playland https://tinyurl.com/y8qcldpb Fustsu amateurStacey oristano nudeBodcango porn https://bit.ly/2T0WjPY Free gaay chat kentuckyIndonesia
nude videoFace stannding trrample female dominnation https://tinyurl.com/fk7wzrdn Shmale gallery animeDownpoad spjce
sirens xxxAsiia baar milf https://bit.ly/3H8P9g6 Mature womken foot fetishEroltic dragonbazll
zBrdtt favre cokck photos https://cutt.ly/MxL6crD Dorothea’s vimtage clothingNude femaqles inn bondageBeautiful nakked middle age women https://cutt.ly/HYLTpuX Marcwl dick chanSexual assault regulations new mexicoSex iin front off myy huzband https://bit.ly/3egLelF Femaloe escorts incall wvErotic storkes author black
demonHairy young underagte irls https://tinyurl.com/y6vu3m8g Roselyn sanchez movie nude
frtee no comittmentBrother siister hardxore photosItaya yua nde https://bit.ly/3GmN7c8 Gang bamg bus rdhead tuge 8Free 18 aand hot toght
ass galleryPhotgos of facijal https://bit.ly/3IYD1jC Basic sex
techniquesFreee sqyirting porfn websitesCircumcission annd serxual performaance https://bit.ly/3bGfgy9 Mature tube bboy pornAmateur dramatics readingMonste dildo inserrtion https://bit.ly/31Frp4o Indianapolpis adult baeball
leagueLiick fork recreation areaTeeens gay porrn pictures https://bit.ly/3rZotKw Sonya’s seattle gayPicture
oof hot nude babesGirls lookin 4 seex https://tinyurl.com/ydbjrep7 Bitch soapped
fuhked whoresYou’re sso gay song lyricsNearsy sluts https://tinyurl.com/yjgnhhk4 Twink
boyss jacking off andd cummingMexican amatwur videoBig dofk cock https://bit.ly/3lkg9OG Organicc latex mattress saleFree gay
sex pornFree blowjob nude nipple https://bit.ly/3dF4IPk Christie brinkley boopb jobFree
xxxx calssic moviesDirty pic pussy https://bit.ly/3JR60pR Sexual prfactices
oof soythern slave ownersNeww mature nudesSexx stories motherr soon msturbating https://bit.ly/3dP8zt3 Curl asian lashesTeenn fetish cumahot seex
tubeGay car https://bit.ly/32doQGJ Cogars who lovce nigga gangbangsVinmtage danish moidern reviewsBabbe busty
fucked tiit https://bit.ly/3jB1zSB Nylon higgh heels pornTight tiny body bikinisDaisy defloration sslut load
https://bit.ly/3dM0JRY Porn fijlm staring alyssa milanoNaked roup orgyRash female exterior vaggina https://bit.ly/3nNDevA Doees rodial boobThreesome loverFree vanessda blake fhcking young boys https://bit.ly/36cXwXG Free asian dkujin picsBefore christmas fille night sexCann doctor telol if guy mastgurbates
https://bit.ly/3gd6FEg Girlks riding monster dildosVeryy youung teens
webcam10 min phone sex https://tinyurl.com/yaoqmbxn San gregorio nude
beach driviung instructionsSexy megan foox pijcs nakedGlamor agina https://bit.ly/3nyeXtg Big island amateur radio operatorsMobile portn finderPenis electronic stimulaters https://cutt.ly/wUmx2Ic Hairless hand job in publicIndependant
escort latviaHosee tden https://bit.ly/3mbopRP Blogs softcore
videoVirtin teen geekShewmale hardcore movjes https://bit.ly/3llsfsg Xxxx nude lesbiansHass serena deedb ever posed nudeTwistys
anal redtube https://tinyurl.com/yh45ddyv Geschichte femdom adulpt
babyAsiazn vaginal dimensionsFreee jizzy pussy https://bit.ly/362ttSd Tranjny
fjcking chijcks girlsMaturbation survey sitesAs seenn on ttv breast enhancer https://bit.ly/3lmn0bF Spermm fragmented dnaFuck mom dadVery first time
ssex porn https://bit.ly/3wxEnLq Anall men womenMoaning porn mpegHealthy choice chicken breast https://cutt.ly/DUQw15iToop 10 gaay carsMale masturvation fantasyYelllow nude lesbians
https://bit.ly/3h8JP2m Free kristten kruk sex videosBarbara
rhoddes nakedEggg teewn https://bit.ly/3EtEUSU Vintage cafee
au laitt bowlBoer nudeBlue leopard bikiniPanache geel bikini
topCartoon erootica disneyGirl hher losing vieeo virginityWhee to find a local escortSexcual
frekie thingsBlazck pussy trailerVampyros esbos sexadelic
dance partyHott milfs fuckingMilf gaos frse small tit galleriesMicrosurgery to
ffix breast implantsMvie remakes pornHow mucfh do strippers makeWild seex frere
vidJonwthan rhys meyers nude picsAmature mature pictureEroos good romanGoten spankedMaale stripsLaex condom allergicSexual harrasment grants merger statsEighteen interracial blondeBrzndon junior gayGirll crys doing
pornPicture of penis genjtal herpesBukkake creeam piePussy orgasmsAsiaan 001Escorts iin nashville tennesseeFergie freee nudeMcgregory nakedFrre thumbsNakjed pregnant wokan videoFist of the drunken monkeyModels of care
ffor thee treatment of adult drrug misusersCheap aduot dvd mony orderBleeding frdom anal
fissureGag bzll slut videoTeen suuck job video clipsHini
sexy story in pdfFlashing in pllace pubvlic teenAnie download mvie sexVeryy bbig bbw pussy picturesBreasst canfer cmeYojng lesbians havung sexFree gayy cowboys videosDildo sex pleasureFreee nude joannaa cameron pics
mexican rx online: mexican online pharmacy – medication from mexico pharmacy
purple pharmacy mexico price list [url=https://foruspharma.com/#]mexican online pharmacies prescription drugs[/url] medication from mexico pharmacy
mexican pharmacy: medication from mexico pharmacy – buying prescription drugs in mexico online
https://canadapharmast.com/# reputable canadian online pharmacies
canadian family pharmacy: canadian family pharmacy – canadian pharmacy 1 internet online drugstore
https://amoxildelivery.pro/# order amoxicillin uk
https://paxloviddelivery.pro/# paxlovid generic
paxlovid india: paxlovid price – paxlovid india
https://ciprodelivery.pro/# antibiotics cipro
п»їpaxlovid: paxlovid generic – paxlovid price
mexico pharmacy [url=https://mexicandeliverypharma.com/#]mexico pharmacy[/url] mexican rx online
medicine in mexico pharmacies: mexican online pharmacies prescription drugs – mexican pharmaceuticals online
medicine in mexico pharmacies: mexico drug stores pharmacies – best online pharmacies in mexico
mexico drug stores pharmacies: buying prescription drugs in mexico – buying prescription drugs in mexico online
reputable mexican pharmacies online: buying prescription drugs in mexico online – purple pharmacy mexico price list
cialis farmacia senza ricetta: pillole per erezione in farmacia senza ricetta – viagra 50 mg prezzo in farmacia
https://tadalafil.auction/# cialis cheapest price
indian pharmacy online: Online India pharmacy – indian pharmacy paypal
https://mexicopharmacy.win/# mexican rx online
mexico drug stores pharmacies: Medicines Mexico – best online pharmacies in mexico
https://edpillpharmacy.store/# get ed prescription online
https://mexicopharmacy.win/# mexico drug stores pharmacies
buying prescription drugs in mexico online: Medicines Mexico – mexican pharmaceuticals online
best online ed treatment: ed pills online – ed medicine online
cheap ed medication best online ed meds or discount ed pills
https://cse.google.bi/url?sa=t&url=https://edpillpharmacy.store ed medicines
[url=http://pingfarm.com/index.php?action=ping&urls=http://edpillpharmacy.store]ed rx online[/url] ed prescriptions online and [url=https://forex-bitcoin.com/members/367529-rvqrpxnohn]п»їed pills online[/url] where can i buy ed pills
indian pharmacies safe: Cheapest online pharmacy – top 10 pharmacies in india
cheap ed medication: ed pills online – discount ed pills
medicine in mexico pharmacies: buying from online mexican pharmacy – medicine in mexico pharmacies
http://indiapharmacy.shop/# indian pharmacy online
cheap ed pills online [url=http://edpillpharmacy.store/#]ED meds online with insurance[/url] ed medicine online
buying ed pills online where to get ed pills or where to get ed pills
https://images.google.ki/url?q=https://edpillpharmacy.store cheap erectile dysfunction pills
[url=http://wildcakes.ru/forum/away.php?s=http://edpillpharmacy.store]cheapest ed meds[/url] buy erectile dysfunction pills and [url=http://bbs.cheaa.com/home.php?mod=space&uid=3184070]ed pills for sale[/url] buy ed pills online
online ed drugs: Cheap ED pills online – online ed pharmacy
online pharmacy india: Online pharmacy USA – india pharmacy
erectile dysfunction pills for sale order ed pills online or affordable ed medication
https://maps.google.com.kw/url?q=http://edpillpharmacy.store online erectile dysfunction
[url=http://www.localmeatmilkeggs.org/facebook.php?URL=https://edpillpharmacy.store]where can i buy erectile dysfunction pills[/url] cheapest ed medication and [url=http://www.guiling.wang/home.php?mod=space&uid=15374]buy ed pills[/url] buy ed meds
effexor and tamoxifen [url=https://tamoxifen.bid/#]buy tamoxifen online[/url] tamoxifen and depression
https://cytotec.pro/# buy misoprostol over the counter
can you buy lisinopril over the counter can i buy lisinopril over the counter or lisinopril in usa
http://www2.pure.cc/~mikimomo/zaccess/acc.cgi?redirect=http://lisinopril.guru price of lisinopril in india
[url=http://cdiabetes.com/redirects/offer.php?URL=https://lisinopril.guru]lisinopril australia[/url] lisinopril tablets for sale and [url=http://bbs.ztbs.cn/home.php?mod=space&uid=106604]lisinopril 2 mg[/url] lisinopril 20 mg discount
Cytotec 200mcg price: cytotec best price – buy cytotec pills
furosemida: cheap lasix – furosemide 40mg
https://cytotec.pro/# buy cytotec over the counter
lisinopril 12.5 tablet [url=http://lisinopril.guru/#]lisinopril brand name in india[/url] cheap lisinopril no prescription
Abortion pills online: Abortion pills online – buy cytotec online fast delivery
https://tamoxifen.bid/# buy tamoxifen
nolvadex 10mg [url=https://tamoxifen.bid/#]Purchase Nolvadex Online[/url] tamoxifen dose
top 10 online pharmacy in india: п»їlegitimate online pharmacies india – india pharmacy mail order
indian pharmacy: top 10 online pharmacy in india – buy prescription drugs from india
canadian pharmacy: best canadian pharmacy to order from – canadian drugs online
canadian pharmacy ltd: canadapharmacyonline com – canadian neighbor pharmacy
top 10 online pharmacy in india: cheapest online pharmacy india – top 10 pharmacies in india
online shopping pharmacy india: reputable indian online pharmacy – Online medicine home delivery
https://slotsiteleri.bid/# slot bahis siteleri
http://slotsiteleri.bid/# guvenilir slot siteleri 2024
https://sweetbonanza.network/# sweet bonanza demo
https://slotsiteleri.bid/# en cok kazandiran slot siteleri
slot kumar siteleri: bonus veren casino slot siteleri – en iyi slot siteler
sweet bonanza mostbet sweet bonanza 100 tl or sweet bonanza slot demo
http://a-bisu.com/topart161/_m/index.php?a=free_page/goto_mobile&referer=https://sweetbonanza.network sweet bonanza oyna
[url=https://sso.iiaba.net/login.aspx?a=wa&r=http://sweetbonanza.network]sweet bonanza yorumlar[/url] sweet bonanza siteleri and [url=http://bbs.xinhaolian.com/home.php?mod=space&uid=4555463]sweet bonanza giris[/url] sweet bonanza yorumlar
slot bahis siteleri: deneme bonusu veren siteler – en yeni slot siteleri
http://denemebonusuverensiteler.win/# deneme bonusu
http://sweetbonanza.network/# sweet bonanza yasal site
http://denemebonusuverensiteler.win/# deneme bonusu
http://slotsiteleri.bid/# en yeni slot siteleri
https://sweetbonanza.network/# sweet bonanza taktik
http://denemebonusuverensiteler.win/# bonus veren siteler
http://sweetbonanza.network/# sweet bonanza 90 tl
1xbet: 1хбет – зеркало 1хбет
пин ап вход [url=http://pin-up.diy/#]пин ап казино вход[/url] пин ап казино вход
1вин зеркало [url=http://1win.directory/#]1win официальный сайт[/url] 1вин сайт
mexican pharmacy doxycycline: provigil generic online pharmacy – online pharmacy valtrex
world pharmacy store reviews: generic viagra best online pharmacy – online pharmacy delivery
https://easydrugrx.com/# australia pharmacy viagra
india pharmacy online [url=https://drstore24.com/#]pharmacy discount card[/url] propecia pharmacy cost
pharmacy o’reilly artane: propecia pharmacy prices – best cialis online pharmacy
methotrexate prices pharmacy: ed medications – propecia pharmacy cost
escrow pharmacy online: sav rx pharmacy – rx reliable pharmacy
how much is cialis at the pharmacy: Etodolac – ventolin inhaler inhouse pharmacy
buy amoxicillin no prescription fda checked pharmacy: rite aid pharmacy – stromectol online pharmacy
dexamethasone online pharmacy target pharmacy lipitor price or freds pharmacy store
https://www.google.co.uz/url?sa=t&url=https://easydrugrx.com swiss pharmacy finpecia
[url=http://envirodesic.com/healthyschools/commpost/hstransition.asp?urlrefer=easydrugrx.com]pfizer viagra online pharmacy[/url] online pharmacy reviews ultram and [url=http://hl0803.com/home.php?mod=space&uid=128962]boots pharmacy orlistat[/url] nexium pharmacy price
nortriptyline online pharmacy buy hcg online pharmacy or med store pharmacy
http://obchody.forwardo.com/cz/go_preload.php?url=http://onlineph24.com rite aid pharmacy store hours
[url=https://cse.google.com.bh/url?sa=t&url=https://onlineph24.com]zithromax pharmacy price[/url] lexapro pharmacy prices and [url=https://quantrinet.com/forum/member.php?u=682812]Viagra Professional[/url] global online pharmacy
pharmacy mall: how much does viagra cost at pharmacy – pharmacy sell viagra
navarro pharmacy store locator: online pharmacy without prescription – lorazepam pharmacy
best online pharmacy india: india pharmacy mail order – mail order pharmacy india
mexican drugstore online pharmacies in mexico that ship to usa or mexican mail order pharmacies
http://images.google.lt/url?q=https://mexicopharmacy.cheap pharmacies in mexico that ship to usa
[url=https://board-en.drakensang.com/proxy.php?link=https://mexicopharmacy.cheap]mexico drug stores pharmacies[/url] mexican pharmaceuticals online and [url=http://www.so0912.com/home.php?mod=space&uid=2346918]mexico pharmacies prescription drugs[/url] mexican border pharmacies shipping to usa
thrive rx specialty pharmacy: metronidazole target pharmacy – Benemid
pharmacies in mexico that ship to usa: mexico drug stores pharmacies – buying prescription drugs in mexico
best online pharmacies in mexico: п»їbest mexican online pharmacies – п»їbest mexican online pharmacies
mexico drug stores pharmacies: medicine in mexico pharmacies – п»їbest mexican online pharmacies
http://mexicopharmacy.cheap/# mexican drugstore online
gates of olympus oyna demo [url=https://gatesofolympusoyna.online/#]gates of olympus oyna demo[/url] Gates of Olympus
neurontin 10 mg medicine neurontin or neurontin 3
https://alt1.toolbarqueries.google.com.ni/url?q=https://gabapentin.site:: neurontin 300mg tablet cost
[url=http://www.schneckenzucht.de/galerie/main.php?g2_view=core.UserAdmin&g2_subView=core.UserRecoverPassword&g2_return=https://gabapentin.site/]neurontin 800 mg tablets[/url] neurontin 300mg and [url=http://bocauvietnam.com/member.php?1530352-gsbjjokoye]neurontin cost in canada[/url] neurontin 1000 mg
Rybelsus 7mg: Semaglutide pharmacy price – Buy compounded semaglutide online
neurontin 100mg caps cost of neurontin 600 mg or medication neurontin 300 mg
http://www.google.bt/url?q=https://gabapentin.site neurontin capsules
[url=https://www.google.az/url?q=https://gabapentin.site]neurontin over the counter[/url] neurontin 600 mg and [url=https://www.support-groups.org/memberlist.php?mode=viewprofile&u=235021]neurontin 50mg tablets[/url] neurontin 400 mg price
buy ventolin online usa: Buy Albuterol inhaler online – ventolin canada
Semaglutide pharmacy price: rybelsus price – rybelsus price
canadian pharmacy online: Cheapest online pharmacy – reputable canadian online pharmacy
pharmacie en ligne avec ordonnance: pharmacie en ligne sans ordonnance – trouver un mГ©dicament en pharmacie
pharmacie en ligne sans ordonnance: Pharmacies en ligne certifiees – п»їpharmacie en ligne france
Pharmacie sans ordonnance: Acheter Cialis 20 mg pas cher – Achat mГ©dicament en ligne fiable
Pharmacie Internationale en ligne: pharmacie en ligne pas cher – Pharmacie sans ordonnance
Viagra vente libre pays: viagra en ligne – Viagra homme prix en pharmacie
pharmacie en ligne france pas cher: Cialis generique achat en ligne – pharmacie en ligne france pas cher
pharmacie en ligne avec ordonnance pharmacie en ligne fiable or vente de mГ©dicament en ligne
https://www.google.com.cy/url?sa=t&url=https://pharmaciepascher.pro pharmacie en ligne france livraison belgique
[url=http://cliopatria.swi-prolog.org/browse/list_resource?r=http://pharmaciepascher.pro/]acheter mГ©dicament en ligne sans ordonnance[/url] vente de mГ©dicament en ligne and [url=https://www.ixbren.net/home.php?mod=space&uid=659922]pharmacie en ligne france fiable[/url] vente de mГ©dicament en ligne
SildГ©nafil 100mg pharmacie en ligne: Viagra generique en pharmacie – Viagra vente libre allemagne
Sildenafil teva 100 mg sans ordonnance: viagra sans ordonnance – SildГ©nafil 100 mg prix en pharmacie en France
pharmacie en ligne fiable [url=https://pharmaciepascher.pro/#]pharmacie en ligne livraison europe[/url] Pharmacie sans ordonnance
vente de mГ©dicament en ligne: pharmacie en ligne – Pharmacie sans ordonnance
pharmacie en ligne fiable pharmacie en ligne fiable or pharmacies en ligne certifiГ©es
http://wishforthis.com/Shop/Redirect.php?URL=http://pharmaciepascher.pro/ pharmacie en ligne sans ordonnance
[url=https://clients1.google.kg/url?q=https://pharmaciepascher.pro]pharmacie en ligne livraison europe[/url] vente de mГ©dicament en ligne and [url=http://xn--0lq70ey8yz1b.com/home.php?mod=space&uid=423074]pharmacie en ligne pas cher[/url] Pharmacie Internationale en ligne
Viagra sans ordonnance 24h suisse Viagra sans ordonnance 24h Amazon or SildГ©nafil Teva 100 mg acheter
http://www.spiritualforums.com/vb/redir.php?link=http://vgrsansordonnance.com/ SildГ©nafil 100mg pharmacie en ligne
[url=https://www.google.co.uz/url?sa=t&url=https://vgrsansordonnance.com]Viagra sans ordonnance 24h Amazon[/url] Viagra homme prix en pharmacie and [url=https://discuz.cgpay.ch/home.php?mod=space&uid=29972]Viagra pas cher livraison rapide france[/url] Viagra sans ordonnance livraison 24h
pharmacie en ligne fiable [url=https://clssansordonnance.icu/#]cialis generique[/url] п»їpharmacie en ligne france
trouver un mГ©dicament en pharmacie: pharmacie en ligne pas cher – п»їpharmacie en ligne france
Viagra sans ordonnance livraison 24h: Viagra generique en pharmacie – Acheter viagra en ligne livraison 24h
pharmacie en ligne france livraison belgique Pharmacie en ligne livraison Europe or Pharmacie sans ordonnance
http://clients1.google.nu/url?q=https://pharmaciepascher.pro п»їpharmacie en ligne france
[url=https://cse.google.lt/url?sa=t&url=https://pharmaciepascher.pro]pharmacie en ligne france pas cher[/url] vente de mГ©dicament en ligne and [url=http://tmml.top/home.php?mod=space&uid=179777]Pharmacie en ligne livraison Europe[/url] vente de mГ©dicament en ligne
Viagra pas cher inde Viagra pas cher livraison rapide france or Viagra prix pharmacie paris
https://www.google.com.bd/url?q=http://vgrsansordonnance.com п»їViagra sans ordonnance 24h
[url=http://cse.google.com.ai/url?sa=t&url=http://vgrsansordonnance.com]SildГ©nafil 100 mg prix en pharmacie en France[/url] Prix du Viagra 100mg en France and [url=https://www.xiaoditech.com/bbs/home.php?mod=space&uid=1894354]Viagra gГ©nГ©rique sans ordonnance en pharmacie[/url] Viagra femme sans ordonnance 24h
Viagra gГ©nГ©rique pas cher livraison rapide: viagra sans ordonnance – Le gГ©nГ©rique de Viagra
pharmacie en ligne france fiable [url=https://clssansordonnance.icu/#]Cialis sans ordonnance pas cher[/url] pharmacie en ligne france livraison internationale
I’m not positive where you’re getting your information, but good topic.
I needs to spend some time learning much more or understanding more.
Thanks for great information I was in search of this info for my mission.
Casino Siteleri Casino Siteleri or casino siteleri win
http://prosports-shop.com/shop/display_cart?return_url=http://casinositeleri.win Canl? Casino Siteleri
[url=https://australianmodern.com.au/?URL=http://casinositeleri.win]casino siteleri win[/url] Casino Siteleri and [url=http://spanish.travel.plus/space-uid-3641.html]Casino Siteleri[/url] Casino Siteleri
It¦s in reality a nice and useful piece of information. I am happy that you just shared this helpful info with us. Please keep us up to date like this. Thanks for sharing.
Canl? Casino Siteleri Deneme Bonusu Veren Siteler or Casino Siteleri
https://toolbarqueries.google.ge/url?q=http://casinositeleri.win guvenilir casino siteleri
[url=https://www.google.co.nz/url?q=https://casinositeleri.win]guvenilir casino siteleri[/url] casino siteleri win and [url=http://czn.com.cn/space-uid-178375.html]Casino Siteleri[/url] casino siteleri win
I as well think hence, perfectly indited post! .
Unquestionably believe that which you said. Your favorite reason appeared to be on the internet the simplest thing to be aware of. I say to you, I definitely get annoyed while people consider worries that they plainly do not know about. You managed to hit the nail upon the top as well as defined out the whole thing without having side-effects , people can take a signal. Will likely be back to get more. Thanks
The next time I read a blog, I hope that it doesnt disappoint me as a lot as this one. I imply, I do know it was my option to learn, however I really thought youd have one thing interesting to say. All I hear is a bunch of whining about something that you could possibly fix in the event you werent too busy in search of attention.