Flutter atriale
Definizione
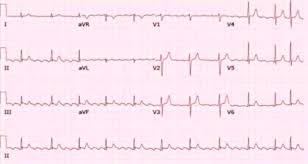
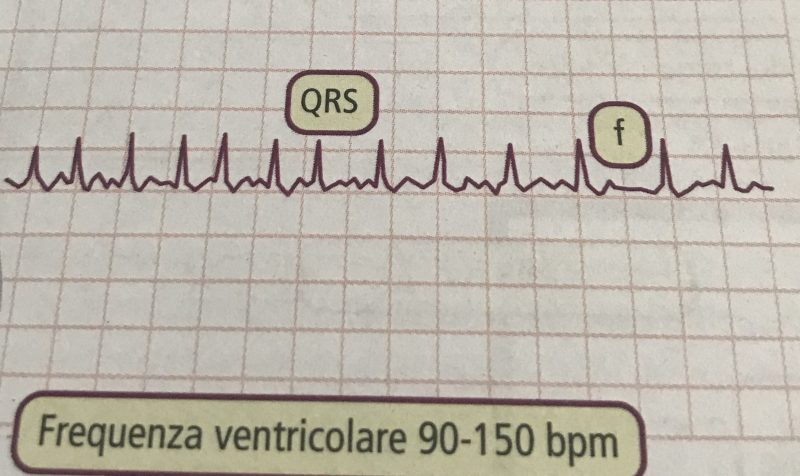
Il flutter atriale è una tachiaritmia a QRS stretto ed RR regolare. E’ dovuta ad un meccanismo di rientro che, solitamente interessa l’atrio destro nella porzione dell’istmo cavo-tricuspidale (flutter atriale tipico). Si caratterizza per la presenza di onde regolari di attività atriale, generalmente 300 bpm (onde F) con morfologia a “denti di sega“. Tale attività atriale viene condotta al ventricolo con un grado di blocco fisso, essendo il più frequente 2:1, per cui la frequenza ventricolare è generalmente di 150 bpm.
Se la sede del circuito di macrorientro è l’atrio destro (come accade nella maggior parte dei casi) si parla di flutter atriale tipico. All’interno del flutter atriale tipico (quello che si localizza il livello dell’atrio destro), in base all’orientamento del circuito di macrorientro si può distinguere:
- Flutter atraile tipico comune → con circuito di macrorientro in senso anti-orario.
- Flutter atriale tipico non comune→ con circuito di macrorientro in senso orario.
Esiste poi un’atra tipologia di flutter atriale, definita atipica proprio perché il circuito di macrorientro costitutivo di questa aritmia si realizza in una zona anatomicamente differente dall’istmo cavo-tricuspidalico dell’atrio destro.
Patogenesi
Il flutter atriale è dovuto a un rientro intra-atriale, legato ad alterazioni anatomiche e funzionali, che, nella forma più tipica, interessa gran parte dell’atrio destro (macrorientri). Il fronte d’onda in questo caso parte dal basso e attiva l’atrio verso la parete laterale; quindi segue l’attivazione del tetto e del setto interatriale.
Manifestazioni cliniche
Il flutter atriale si verifica in genere in presenza di alterazioni strutturali della parete atriale, perlopiù associate a dilatazione degli atri. Tra le cause più frequenti vi sono varie forme di cardiopatia (scompenso cardiaco congestizio, valvulopatie, miocardiopatie, cardiopatie congenite) processi infiammatori (per es. , in caso di pericardite) o infiltrativi che interessano gli atri, cuore polmonare acuto ed embolia polmonare, e cuore polmonare cronico. Il sintomo più frequente è la percezione di una frequenza cardiaca elevata (palpitazione), regolare o irregolare a seconda delle caratteristiche della conduzione AV. In diversi casi, tuttavia, il sintomo dominante può essere una dispnea improvvisa, soprattutto in presenza di una malattia cardiaca di una certa gravità. In questi pazienti, infatti, il flutter atriale può scatenare uno scompenso cardiaco sia perché determina la perdita di una sistole atriale efficace sia perché determina la riduzione del tempo diastolico di riempimento ventricolare e coronarico, a causa della frequenza cardiaca solitamente elevata. Per questo motivo, in pazienti con malattia coronarica di una certa gravità, il flutter può anche causare la comparsa di angina.
Diagnosi
L’obiettività è caratterizzata, in genere, dall’auscultazione di toni frequenti (ritmici o aritmici) accompagnati eventualmente da una riduzione della pressione arteriosa e, raramente, da segni di bassa portata. Il polso è tachicardico (anch’esso ritmo o aritmico).
L’ECG del flutter atriale è piuttosto caratteristico. L’attivazione atriale è rappresentata dalla successione regolare di onde di aspetto costante (dette onde F o di flutter). Nella forma caratteristica di flutter tipico comune le onde F sono negative nelle derivazioni inferiori e positive in V1 e si succedono una dopo l’altra senza essere separate da tratti di linea isoelettrica, configurando così il tipico aspetto a denti di sega. Nel flutter atriale tipico non comune, in cui l’impulso procede in senso orario nello stesso tipo di circuito di rientro, le onde F sono in prevalenza positive nelle derivazioni inferiori e negative in V1. Nei casi di flutter atriale atipico la morfologia delle onde è differente da quello descritto per le forme tipiche e la frequenza atriale tende a essere più elevata.
Terapia
la terapia può essere mirata a due obiettivi:
- Ridurre la frequenza cardiaca, in genere elevata.
- Sbloccare l’aritmia ripristinando il ritmo sinusale.
Il primo obiettivo è indicato quando il paziente presenta angina o sintomi iniziali di scompenso ed è controindicato procedere a una cardioversione dell’aritmia, e si ottiene con la somministrazione di farmaci che riducono la conduzione AV, e cioè βeta-bloccanti, calcio-antagonisti non diidropiridinici o, un caso di significativo scompenso cardiaco, digossina.
Lo sblocco dell’aritmia può essere ottenuto con l’uso di farmaci (cardioversione farmacologica) o mediante cardioversione elettrica. La cardioversione farmacologica o elettrica non è indicata quando l’aritmia è presente da più di 48 ore, a causa di un aumento del rischio di fenomeni tromboembolici.
I farmaci usati per lo sblocco dell’aritmia sono soprattutto quelli di classe III (amiodarone), di classe IC (propafenone, flecainide) e di classe IA (chinidina, disopiramide). Nel caso l’aritmia non si sblocchi con la terapia farmacologica, si ricorre alla cardioversione elettrica, che è efficace praticamente nella totalità dei casi, con l’applicazione, peraltro, di basse dosi di corrente.
Ti potrebbero interessare:
Angina instabile: sintomi, prognosi, terapia
Angina di prinzmetal (o angina variante)
Pericardite cronica costrittiva
Malattie del sistema circolatorio




I commenti sono chiusi.