Lichen planus: come riconoscerlo, diagnosticarlo e affrontarlo”
Definizione di lichen planus
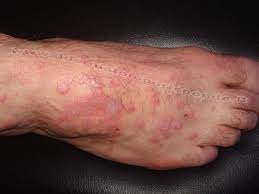
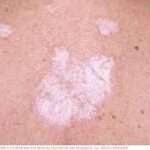
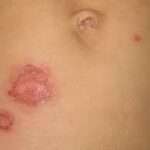
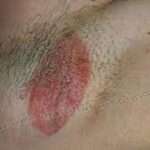
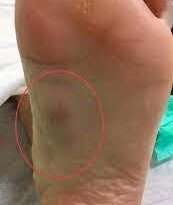
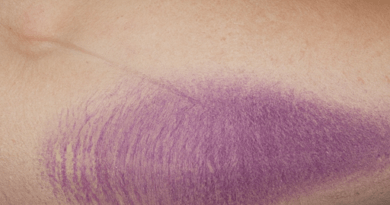
Il lichen planus è una malattia infiammatoria cronica della pelle e delle mucose, caratterizzata dalla comparsa di piccole lesioni o papule pruriginose, violacee o biancastre, generalmente piatte e con una forma angolare. Può interessare diverse parti del corpo, come la pelle, la bocca, le unghie, i genitali, il cuoio capelluto e le mucose.
Quanto è diffuso il Lichen planus
Il lichen planus è una malattia relativamente comune, ma la sua prevalenza può variare tra diverse popolazioni e regioni geografiche. Si stima che colpisca circa lo 0,2-4% della popolazione generale. Può verificarsi a qualsiasi età, ma è più comune tra i 30 ei 60 anni. È più frequente nelle donne rispetto agli uomini. È importante notare che la prevalenza del lichen planus può essere influenzata da fattori come l’etnia, il background genetico e l’esposizione a determinati fattori ambientali. Ad esempio, il lichen planus è più comune in alcune popolazioni asiatiche e africane rispetto ad altre.
Cause del lichen planus
Le cause esatte del lichen planus non sono ancora completamente comprese. Tuttavia, sono state identificate diverse teorie sulle possibili cause e fattori che potrebbero contribuire allo sviluppo della malattia.
Ecco alcuni dei fattori che sono stati associati al lichen planus:
1. Fattori autoimmuni: si ritiene che il lichen planus possa essere causato da un’alterazione del sistema immunitario, in cui il sistema immunitario attacca erroneamente le cellule sane della pelle e delle mucose. Questa teoria è supportata dal fatto che il lichen planus può essere associato ad altre malattie autoimmuni, come il lupus eritematoso sistemico.
2. Reazioni allergiche: Alcuni studi suggeriscono che potrebbe essere una reazione allergica a determinati farmaci, sostanze chimiche o materiali come metalli, coloranti o conservanti presenti in prodotti per la cura personale.
3. Infezioni: alcune infezioni possono scatenare o contribuire allo sviluppo del lichen planus. Ad esempio, l’epatite C è stata associata a un aumento del rischio di lichen planus.
4. Fattori genetici: anche i fattori genetici potrebbero svolgere un ruolo nello sviluppo del lichen planus. Alcuni studi hanno suggerito che alcune persone potrebbero avere una predisposizione genetica a sviluppare la malattia.
5. Stress e fattori psicologici: sebbene non sia una causa diretta del lichen planus, lo stress e altri fattori psicologici possono contribuire all’aggravamento dei sintomi o alla ricaduta della malattia.
Classificazione
Il lichen planus può essere classificato in base alla sua localizzazione e alle caratteristiche delle lesioni. Ecco una classificazione comune:
1. Lichen planus cutaneo: questa forma coinvolge la pelle e si manifesta con lesioni pruriginose, piatte o rilevate, di forma angolare o circolare. Le lesioni possono apparire violacee, rosse o bianche e possono comparire su diverse parti del corpo, come braccia, gambe, tronco e genitali.
2. Lichen planus orale: coinvolge la mucosa della bocca, compresa la lingua, le guance, il palato e le gengive. Le lesioni possono apparire come chiazze bianche o rosse, spesse o sottili, e possono causare dolore, bruciore o disagio durante la masticazione o la parola.
3. Lichen planus ungueale: questa forma colpisce le unghie. Le unghie possono diventare fragili, opache, solcate o ispessite. Possono comparire striature longitudinali o trasversali e possono verificarsi cambiamenti nella forma o nella struttura delle unghie.
4. Lichen planus del cuoio capelluto: in questa forma si verificano lesioni sul cuoio capelluto. Possono comparire papule pruriginose, piatte o rilevate, spesso accompagnate da desquamazione o perdita di capelli nella zona interessata.
5. Lichen planus delle mucose genitali: può coinvolgere le mucose genitali, compresa la vulva nelle donne e il glande o il prepuzio negli uomini. Le lesioni possono essere pruriginose, dolorose o causare disagio.
Come viene diagnosticato il lichen planus
Il lichen planus viene generalmente diagnosticato attraverso una combinazione di esame visivo, anamnesi del paziente e talvolta esami supplementari. Ecco i passaggi tipici per la diagnosi del lichen planus:
1. Esame visivo: il medico esaminerà attentamente le lesioni cutanee, mucose o ungueali presenti sul corpo del paziente. Il lichen planus può presentare caratteristiche tipiche come lesioni piatte o rilevate che possono apparire violacee, rosse o bianche.
2. Anamnesi del paziente: il medico raccoglierà la storia medica del paziente, inclusi sintomi, durata delle lesioni e fattori scatenanti. Potrebbe essere utile riferire al medico se sono presenti altri disturbi autoimmuni o se sono stati assunti farmaci recentemente.
3. Biopsia: in alcuni casi, il medico può optare per una biopsia delle lesioni sospette. Durante una biopsia, viene prelevato un piccolo campione di tessuto dalla lesione e viene esaminato al microscopio per confermare la diagnosi di lichen planus. La biopsia può anche aiutare a escludere altre condizioni con sintomi simili.
4. Esami di laboratorio: a volte, il medico può richiedere esami di laboratorio come test del sangue o test allergologici per escludere altre condizioni o identificare eventuali fattori scatenanti come infezioni o reazioni allergiche.
Trattamento del lichen planus
Il trattamento del lichen planus dipenderà dalla gravità dei sintomi e dalla localizzazione delle lesioni. Mentre il lichen planus non ha una cura definitiva, il trattamento mira a gestire i sintomi e prevenire le recidive. Ecco alcune opzioni di trattamento comuni per il lichen planus:
1. Farmaci topici: i corticosteroidi topici sono spesso prescritti per ridurre l’infiammazione e il prurito associati al lichen planus cutaneo o orale. Possono essere applicati sotto forma di creme, lozioni o gel direttamente sulle lesioni.
2. Farmaci sistemici: in casi più gravi o resistenti al trattamento, il medico può prescrivere farmaci sistemici come corticosteroidi orali o immunosoppressori per ridurre l’infiammazione e controllare i sintomi.
3. Terapia con luce ultravioletta: la terapia con luce ultravioletta può essere utilizzata per trattare il lichen planus cutaneo. La pelle viene esposta a una luce ultravioletta specifica per ridurre l’infiammazione e migliorare i sintomi.
4. Antistaminici: gli antistaminici possono essere prescritti per ridurre il prurito associato al lichen planus e migliorare il comfort del paziente.
5. Cura delle lesioni orali: nel caso di lichen planus orale, possono essere raccomandati collutori o gel contenenti corticosteroidi o altri farmaci per ridurre il dolore e l’infiammazione.
Leggi anche
Foruncolosi: quando i foruncoli diventano un problema
Che cos’è la Foruncolosi? La foruncolosi è una condizione della pelle caratterizzata dalla presenza di foruncoli, noti anche come ascessi cutanei o
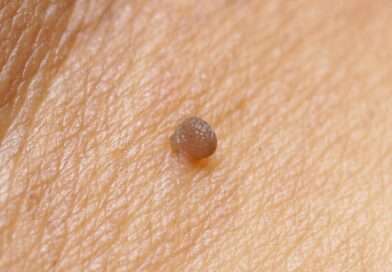
Fibromi Penduli: come riconoscerli e come eliminarli
Cosa sono i fibromi penduli? I fibromi penduli, noti anche come acrocordi o polipi cutanei, sono piccole escrescenze cutanee di
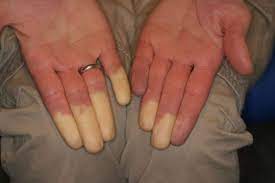
Sindrome di Raynaud: Sintomi, Cause e Cura
Cos’è la Sindrome di Raynaud? La Sindrome di Raynaud è una condizione che colpisce i vasi sanguigni, in particolare le arterie
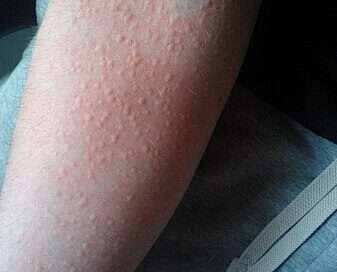
Orticaria colinergica: cause, sintomi e terapia
Cos’è l’orticaria colinergica? L’orticaria colinergica è un tipo di orticaria che si verifica a seguito di un aumento della temperatura

Malassezia furfur: fungo del cuoio capelluto
Cos’è la Malassezia furfur? La Malassezia furfur è un fungo microscopico (lievito) che fa naturalmente parte della microflora cutanea umana.
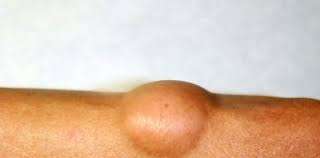
Lipomatosi: sintomi, cause e cura
Cos’è la lipomatosi? La lipomatosi è una condizione caratterizzata dalla presenza di accumuli di grasso anomali e circoscritti, chiamati lipomi,